Información general
La mujer acude al ginecólogo bien porque presenta síntomas molestos vaginales o bien porque sospecha alguna infección de transmisión sexual.
En otras ocasiones las infecciones son un hallazgo diagnóstico que ocurre en el contexto de una revisión ginecológica rutinaria.
Microbioma vaginal
La vagina posee un conjunto de bacterias, lactobacilos, que interaccionan con las células de su epitelio y que, de forma conjunta, le proporcionan un ambiente húmedo y protector frente a agentes patógenos. La alteración de este ecosistema puede ocasionar síntomas por sí solo, y hace que la vagina esté desprotegida frente infecciones.
Clasificación de las infecciones en ginecología
- Vaginitis candidiásica
- Vaginosis bacteriana
- Vaginitis por trichomonas
- Otras vaginitis
2. Infecciones de transmisión sexual
- Virus del papiloma humano (VPH)
- Infección por clamidias
- Herpes genital
- Gonococia
- Sífilis
3. Otras infecciones ginecológicas
- Infecciones urinarias
- Bartolinitis
- Enfermedad inflamatoria pélvica
1.- Vaginitis y vaginosis
La vaginitis es un proceso inflamatorio de la vagina generalmente ocasionado por una infección, que suele ir acompañado de aumento de secreción, olor, picor, escozor o dolor. La inflamación con frecuencia afecta también a la vulva y al periné por lo que tiende a llamarse vulvovaginitis.
Las tres causas más frecuentes de vulvovaginitis son la vaginitis candidiásica, la bacteriana y la vaginitis por tricomonas, siendo esta última ya propiamente una infección de transmisión sexual, pero que incluimos aquí por la frecuencia con la que se da el cuadro clínico. Y existen otras formas mucho menos frecuentes como las producidas por parásitos intestinales propias de las niñas, y las no infecciosas.
Vulvovaginitis candidiásica
La vaginitis candidiásica es, con mucho, la causa más frecuente de esta enfermedad, y en la mayoría de los casos está producida por Cándida Albicans. Se trata de un hongo que vive habitualmente en el intestino. Existen mujeres que también la tienen en la vagina sin que les de ningún tipo de síntoma. En estos casos se considera que no hay infección, que la mujer sencillamente es portadora, y por lo tanto no requiere tratamiento. La mujer portadora tiene la cándida en escasa cantidad y en equilibrio con el resto de la flora vaginal.
Los síntomas son enrojecimiento, picor y flujo blanco grumoso adherente, como leche cortada, que no suele tener olor. Si es posible tener relaciones sexuales, tras las mismas suele aumentar el picor e incluso parecer dolor.
Suele producirse en presencia de factores que favorecen la virulencia del hongo o que disminuyen las defensas locales:
- Factores locales que incrementan la humedad de la vulva, como es el uso de salvaslips, bañador húmedo, o el aumento de sudoración en verano
- Toma de anticonceptivos hormonales
- Toma de antibióticos
- Embarazo
- Diabetes
Diagnóstico de la vaginitis por cándida
El diagnóstico en principio es fácil de hacer solamente con una exploración.
Pero para hacer un diagnóstico más preciso es conveniente realizar un cultivo del exudado vaginal y un fungigrama que nos indique cuáles son antifúngicos a los que es más sensible el tipo de cepa que está causando la infección.
Tratamiento de la candidiasis vaginal
Para tratar correctamente las vaginitis por hongos, sobre todo para intentar evitar recurrencias, además de los medicamentos específicos como son los antifúngicos, es importante mejorar el ecosistema vaginal y modificar los factores predisponentes.
Por lo tanto, en un tratamiento para la cándida no debe faltar:
1. Tratamiento médico especifico con antifúngicos, tanto tópicos a nivel vaginal, como orales, si es posible tras la realización de un fungigrama que nos diga los más indicados.
2. Tratamiento para intentar equilibrar el ecosistema vaginal con probioticos (bacterias), prebióticos (alimento para las bacterias) y/o una mezcla de ambos que son los simbióticos.
3. Eliminar los factores predisponentes siempre que sea posible.
Candidiasis recurrente o crónica
En un porcentaje no despreciable de mujeres la candidiasis se repite a pesar de haber realizado un tratamiento correcto y no tener factores predisponentes. Es lo que se denomina candidiasis recurrente o recidivante.
Aún no está claro porqué se produce esta candidiasis recurrente, ni si en todas la mujeres que loa padecen es por el mismo motivo. Pero hay una serie de razones que pueden influir:
- Cándida Albicans resistente a los antifúngicos con los que se está tratando
- Infección causada por otro tipo de cepa de cándida más resistente a los tratamientos habituales y más agresiva como es la Cándida Glabrata
- Alteraciones en la inmunidad local vaginal como déficit de Ig A
En los casos de vaginitis recurrente por cándida es especialmente importante la realización de un cultivo vaginal que nos permita conocer la cepa concreta que está produciendo la infección, así como un fungigrama para poder establecer cuál es el antifúngico con el que realizar el tratamiento.
Los tratamientos de las vaginitis candidiásicas de repetición son largos, y es especialmente importante intentar restablecer el equilibrio vaginal mediante el uso de probióticos, medidas nutricionales, y cambio de hábitos.

Vaginosis bacteriana (VB)
Es un síndrome clínico de origen polimicrobiano que resulta de la sustitución de la flora vaginal saprofita normal de lactobacilos por altas concentraciones de bacterias anaerobias (Prevotella sp y Moviluncus sp), Gardnerella vaginalis y Micoplasma hominis).
La alteración del ecosistema vaginal provoca la pérdida del equilibrio de la microbiota, y hace que se produzca un crecimiento excesivo de bacterias que se encuentran naturalmente en la vagina. Es lo que hoy se conoce como disbiosis.
La vaginosis bacteriana es la causa de casi la mitad de los cuadros de leucorrea patológica.
Los síntomas de la vaginosis bacteriana son flujo líquido con olor a pescado que empeora con el coito, sensación de estar siempre húmeda, y dolor con las relaciones sexuales. Pero en muchas ocasiones cursa de manera asintomática.

El ecosistema vaginal puede verse alterado por cualquier factor que modifique el pH vaginal como duchas vaginales, desodorantes vaginales y otros productos similares que rompen el equilibrio entre las bacterias haciendo que aparezca la infección. También puede alterar este equilibrio el contacto con el semen cuando este produce un cambio de pH en la vagina.
El tratamiento se hace con antibióticos específicos para este tipo de bacterias, tras lo cual se recomienda ayudar a restablecer el equilibrio del ecosistema vaginal con el uso de probióticos, prebióticos y simbióticos.
Aunque menos que en el caso de la vaginitis candidiásica, la vaginosis también tiende a recurrir. Especialmente en estos casos es muy recomendable el uso de probióticos de forma reiterada.
Las vaginitis y vaginosis recurrentes tienen hoy en el láser vaginal un recurso terapéutico eficaz cuando no han funcionado otros más convencionales. El láser vaginal mejora el PH devolviéndole su acidez restableciendo con ello el equilibrio de la flora saprofita de la vagina.
Vulvovaginitis por trichomonas
Está producida por la Trichomona vaginalis, un parásito intracelular que se transmite a través de las relaciones sexuales, por lo que es típicamente una infección de transmisión sexual.
Los síntomas de la infección por trichomonas son un aumento de flujo espumoso, picor y en ocasiones algo de olor, por lo que a simple vista puede llegar a confundirse con una infección por hongos.
Suele además dar dolor con las relaciones sexuales, y con frecuencia afecta a las vías urinarias produciendo una uretritis.
El hombre suele ser portador asintomático, motivo por el que es especialmente importante realizar cultivos que confirmen la infección.
El tratamiento deben hacerlo los dos miembros de la pareja. Y es importante realizar nuevos cultivos que confirmen que la infección está curada.
Como en el resto de infecciones de transmisión sexual, una vez se diagnostica es aconsejable hacer un despistaje de cualquier otra infección de transmisión sexual tanto en exudados genitales como en sangre.
Otras vaginitis
Existen otros tipos mucho menos frecuentes pero que conviene conocer.
Vaginitis por parásitos como los oxiuros, más propios de niñas por que suelen ser diagnosticadas y tratadas por pediatras.
Vaginitis por cuerpos extraños, el caso más típico es por olvido de tampones, y no tiene ninguna gravedad.
Vaginitis alérgica, producida por lavados con jabones irritantes, duchas vaginales, desodorantes o cremas anticonceptivas. Todos estos productos, aparte de irritar, son absolutamente innecesarios, ya que existen limpiadores íntimos específicos que no contiene jabón, probióticos que no enmascaran sino que tratan el olor de lo que será muy posiblemente una vaginosis, y métodos anticonceptivos mucho más eficaces.
Vaginitis atrófica, la irritación vaginal que ocurre por falta de estrógenos, generalmente tras la menopausia. Las molestias de escozor, picor, dolo y pequeñas pérdidas de sangre pueden hacer que la mujer en un principio la confunda con una infección. El tratamiento de elección hoy en día es el láser vaginal.
2. Infecciones de transmisión sexual
Las infecciones de transmisión sexual hoy están aumentando su frecuencia.
Están las típicamente conocidas como tales como son la sífilis, gonococia, herpes, papilomas, clamidiasis, tricomoniasis, chancro, chancroide, moluscum contagiosum, algunos tipos de Mycoplasma etc...
Cualquiera de ellas puede dar una sintomatología común de vulvitis, vaginitis cervicitis o uretritis aparte de la particular en cada caso.
Hay otras producidas por parásitos, más fáciles de diagnosticar a simple vista por el tamaño del agente infeccioso, como son las ladillas o piojos púbicos, o la sarna.
Además están todas aquellas no son necesariamente de trasmisión sexual pero que pueden ser trasmitidas por esta vía, como la hepatitis B, C, e incluso A, el virus de la inmunodeficiencia humana (HIV), el citomegalovirus (CMV), o el Epstein Barr.
Y la infección de transmisión sexual más frecuente de todas, la infección por el virus del papiloma humano (VPH).
El listado es largo. Pero, en su mayoría, fáciles de tratar con el diagnóstico adecuado.
Cuando aparece una puede haber más,
Una vez se ha diagnosticado una conviene hacer un rastreo tanto con muestras de fluidos sexuales como de sangre para asegurarnos de que no han sido varias las contraídas por la misma vía.
Las más representativas en nuestro medio y que tengan entidad ginecología son:
- Virus del papiloma humano (VPH)
- Infección por clamidias
- Herpes genital
- Gonococia
- Sífilis
Virus del papiloma humano

El virus del papiloma humano (VPH) es la infección de transmisión sexual más frecuente que existe. La mayor parte de las veces es asintomático, inofensivo, y desaparece solo. Pero en algunas ocasiones produce verrugas genitales o cáncer.
Su prevalencia es diferente en diferentes grupos de edad, siendo más prevalente en grupos de edad más joven, sobre todo antes de los 25 años. Un segundo grupo de prevalencia es la gente de entre 45 y 50 años, lo que se cree que es porque con frecuencia hay un cambio situación de pareja a esa edad.
¿Cómo se diagnostica el VPH?
El diagnóstico de la presencia del VPH requiere de una toma de muestra y pruebas de laboratorio específicas para este fin, un test de VPH. No sale en un cultivo de los comúnmente utilizados para el diagnóstico de infecciones vaginales.
Dada la altísima prevalencia de este virus y el elevado coste de las pruebas diagnósticas, no siempre está justificada su búsqueda. Sabiendo además que la mayoría de las cepas de VPH son inofensivas, su despistaje está sujeto a criterios que tienen más que ver con su patología asociada como es el cáncer o lesiones precursoras.
Teniendo en cuenta que la presencia del VPH es condición necesaria para el desarrollo de un cáncer de cuello de útero, el test de VPH está entre las pruebas diagnósticas más importantes que forman parte del protocolo de cribado de este cáncer.
Pero aún no ha conseguido desplazar a la citología como técnica de cribado de la población general para cáncer de cérvix.
VPH Y CÁNCER
El VPH es el responsable de todos los cánceres de cuello de útero, de gran parte de los cánceres de vagina y de vulva, de todas las verrugas genitales, algunos cánceres de garganta, así como de la mayoría de los cánceres de pene y ano.
Aunque son pocas las cepas que inducen la aparición de cáncer, la prevalencia del cáncer de cérvix en la población femenina justifica las medidas preventivas.
¿Tiene tratamiento la infección por VPH?
La infección por VPH no tiene tratamiento. Es nuestro sistema inmune el que se encarga de responder a la infección como ocurre con el resto de los virus.
Por esto también explicamos que la evolución de la infección por el VPH, como por cualquier otro virus, va a depender tanto de la virulencia de la cepa como de la inmunidad particular del huésped.
Solo es posible tratar las lesiones que pueda originar en los tejidos, el más sensible de todos el cérvix.
De ahí la gran importancia que tienen la revisiones ginecológicas, que precisamente tienen como objetivo fundamental el descartar las alteraciones del cuello del útero.
¿Se puede prevenir la infección por VPH?
La trasmisión del VPH se hace por contacto de piel con piel, lo que quiere decir que el preservativo no proporciona una protección completa al poder estar presente el virus en zonas que el preservativo no cubre.
Vacuna contra el VPH
Existe una forma de prevención secundaria que es el uso de vacunas.
La vacunación contra el virus del papiloma humano es una estrategia recomendada por la Organización Mundial de la Salud (OMS) para intentar erradicar la infección y las enfermedades que de ella derivan.
Hay muchos serotipos diferentes dentro de la familia del VPH. La vacuna protege al 100% frente a los serotipos de los que está compuesta, pero además protege frente a otros de estructura similar. A esto se le llama inmunidad cruzada.
A medida que aumenta la población vacunada, muchas personas, aparte de estar protegidas, no pueden contagiar a otras en caso de tener contacto con alguien infectado, generando con ello lo que se llama inmunidad comunitaria.
Todo esto supone que, cuanta más gente sea vacunada, en menos tiempo se reducirá de forma significativa la presencia del virus, por tanto la condilomatosis genital, y posiblemente el cáncer de cervix.
Pero aún estamos muy lejos de esta situación. Solo se conseguirá una buena inmunidad comunitaria y buenos resultados en la prevención de la infección y de las enfermedades producidas por el VPH cuando se alcancen coberturas de vacunación suficientes, para lo cual es necesario que esté vacunada aproximadamente un 80 por ciento de la población sexualmente activa.
La última vacuna en salir al mercado es la vacuna nonavalente Gardasil 9, que supera a las dos que primero salieron en el número de cepas que cubre.
La vacuna contra el cáncer de cuello de útero sigue aún hoy estando rodeada de cierta polémica. En nuestro país está recomendada por el Ministerio Sanidad. Está incluida en el calendario vacunal y cubierta por el Sistema Nacional de Salud pero en principio solo para niñas, al menos en gran parte de las comunidades autónomas. Se administra de forma gratuita en la seguridad social a partir de cierto grado de gravedad de displasia cervical. Y existen ya muchos países donde también se administra a niños varones.
En definitiva lo que es evidente es que la vacuna no alcanza cotas altas de vacunación en la población general, pues es una vacuna cara y cada gobierno alcanza a garantizar solo a una parte de la población.
¿Se puede tener el VPH más de una vez?
Se puede contraer una infección por un mismo tipo VPH en más de una ocasión.
La explicación es que el VPH no genera inmunidad permanente al contagiarse de forma natural.
Solo la vacunación es capaz de generar inmunidad permanente contra el virus del papiloma humano.
¿Se puede poner la vacuna si ya se ha tenido el VPH?
Aunque se haya tenido ya una infección por VPH está indicada la vacunación, pues solo la vacuna induce inmunidad permanente para el VPH.
Además, las vacunas contienen los virus más cancerígenos, que no siempre serán con los que nos hayamos infectado previamente.
De hecho, una de las indicaciones que existe para poner la vacuna sin dudarlo es la existencia de una lesión cervical de cierto grado, lesión para desarrollar la cual ha tenido que existir previamente una infección por VPH.
Infección por clamidias
La infección por clamidias afecta fundamentalmente a adolescentes y mujeres jóvenes, siendo del grupo de mujeres de entre 18 y 20 años el de mayor incidencia.
Está causada por la Chlamydia Trachomatis, una bacteria de pequeño tamaño que se comporta como un parásito intracelular.
El contagio es por vía sexual a través de secreciones, y es muy fácilmente transmisible.
Son un tipo de bacterias que no atacan el epitelio escamoso, el epitelio que tiene la vagina. En cambio colonizan y lesionan el epitelio cilíndrico propio del interior del cérvix, endometrio trompas y uretra. Por esta razón no producen vaginitis, pero sí cervicitis, salgipingitis, endometritis y uretritis. En el varón típicamente producen uretritis.
Aproximadamente la mitad de las ocasiones cursa de manera asintomática. Y cuando da síntomas, al ser una infección más interna, es fácil confundirla con muchas otras patologías. Produce secreción en el cuello del útero, que puede pasar desapercibida en un principio si no es de mucha cantidad. Si no se diagnostica y se trata, asciende al útero y las trompas, produciendo dolor abdominal y sangrado intermitente. Es fácil que se nos escape si no pensamos en ella.
Al ser un parásito intracelular su diagnóstico es difícil. No se diagnostica en un cultivo de los que se hacen habitualmente en una vaginitis. Requiere test diagnósticos específicos. Además, si se sospecha, la toma de la muestra debe ser de dentro del cuello del útero, no de la vagina. El problema de la clamydia es no sospecharla, pues si no se busca específicamente, no se va a encontrar. Y, como hemos visto, en su evolución puede lesionar las trompas de Falopio y acabar produciendo esterilidad.
Es por esto, y por su gran prevalencia en el grupo de edad de niñas y mujeres jóvenes por lo que se ha propuesto que en las revisiones ginecológicas de las chicas de este grupo de edad se haga un test de clamydias en vez de una citología. Aunque esto aún no se hace de forma estandarizada, al menos es muy aconsejable hacer una buena historia clínica que permita sospecharla.
El tratamiento es fácil con los antibióticos específicos.
La cuestión es saber diagnosticarla y que no se nos escape.
Herpes genital
El herpes genital en una infección de transmisión sexual producida por el virus Herpes Simplex.
La mayoría de los cuadros genitales se deben a la infección por el virus herpes tipo II.
El herpes simple, como todos los de la familia de los herpes, causa una infección vírica crónica o recurrente que da síntomas intermitentes en forma de brotes.
Se transmite por vía sexual ya sea por vía vaginal, anal u oral. Por este motivo en muchas ocasiones se encuentra una infección genital producida por el virus herpes tipo I, que habitualmente ocasiona lesiones orales.
Cuando la infección es producida por el herpes tipo I, las recurrencias y transmisión subclínica son mucho menos frecuentes que cuando la produce el herpes tipo II.
La mayor parte de la infecciones por herpes genital las transmiten personas que desconocen su infección o que están asintomáticas en el momento de la transmisión. La transmisión ocurre por contacto directo con las lesiones mucocutáneas o secreciones infectadas.
La primera vez que se manifiesta suele tener una sintomatología más importante y suele durar más, hasta 10 o 15 días.
Al principio aparecen múltiples vesículas con picor, que se rompen con facilidad dando lugar a úlceras dolorosas. Muchas veces esto ocurre tan rápido que no llegan a verse las vesículas lo que puede hacer algo difícil el diagnóstico.
Puede producir adenopatías dolorosas bilaterales en las ingles.
Pero las vesículas múltiples y las úlceras dolorosas están ausentes en muchas personas infectadas.
Así que, el diagnóstico de herpes vemos que no es tampoco fácil. El diagnóstico de herpes es fundamentalmente clínico y, sobre todo, de sospecha. Se puede intentar confirmar el diagnóstico por métodos de laboratorio, pero dada la evolución autolimitada de los brotes y el coste de las pruebas diagnósticas no se suele hacer.
La infección por herpes no tiene tratamiento eficaz, pero los brotes suelen remitir solos en personas inmunocompetentes.
Se puede recomendar el uso de antivirales orales para controlar parcialmente los síntomas o acortar un poco el proceso, pero no para eliminar el virus.
A veces, dependiendo de las características de las úlceras es conveniente añadir algún atibiótico para evitar que se puedan sobreinfectar por algún otro patógeno.
Recientemente han salido tratamientos orales y tópicos estimulan el sistema inmune con la intención de erradicar el virus, pero aun los estudios no son concluyentes.
Gonococia
La gonococia, más comúnmente llamada gonorrea, es una infección de transmisión sexual causada por la Nesseira gonorrhoeae, una bacteria de la familia de los gonococos.
Como la clamydia, con la que frecuentemente se asocia, suele producir infección típicamente en el cuello del útero, de donde puede ascender al útero y las trompas, e incluso diseminarse a otros órganos. De ahí su gravedad.
Más de la mitad de las pacientes afectadas es asintomática.
Lo más típico de la gonococia es el flujo purulento, que si es poco abundante, solo se verá en un a exploración vaginal con espéculo. En el hombre suele producir uretritis, con una secreción purulenta mucho más visible que en la mujer, lo que facilita mucho el diagnóstico.
Para diagnosticar una gonococia lo primero que hay que hacer es sospecharla.
Si ha habido una relación sexual de riesgo, esta es una de las infecciones de transmisión sexual que hay que descartar.
El tratamiento se hace con antibióticos.
Y es importante hacer controles posteriores para asegurar la curación, e incluso para valorar una posible nueva reinfección.
Sífilis
La sífilis es una infección de transmisión sexual causada por la bacteria Treponema Pallidum.
Además de por contagio sexual, se puede transmitir de la madre al feto por vía sanguínea, produciendo graves complicaciones en el embarazo.
Chancro sifilítico.Al principio la sífilis puede dar lugar a una llaga en la zona de contagio, el chancro. Es una llaga pequeña, dura e indolora, que además se cura sola, por lo que es muy normal que pase desapercibida. Esta es la fase primaria.
Si no se trata, evoluciona y va pasando por otras fases con diferente sintomatología, hasta que llega a afectar órganos vitales siendo potencialmente mortal.
El diagnóstico de la sífilis se hace en sangre.
Y el tratamiento es fácil con los antibióticos adecuados. Como ocurre con tantas otras infecciones de transmisión sexual, lo importante es sospecharla.
Evolución de la sífilis
La sífilis evoluciona a lo largo del tiempo dando diferentes síntomas que se han clasificado en etapas.
Estos síntomas en muchas ocasiones son leves y pasan desapercibidos, por lo que muchas personas que tienen sífilis no lo saben. Por este motivo, la sífilis, como tantas otras infecciones que pueden afectar al embarazo y al feto, debe ser descartada antes de un embarazo, en una revisión ginecológica preconcepcional encaminada a programar un embarazo sano.Sífilis primaria
El chancro sifilítico es el primer signo de sífilis, y aparece en el lugar de entrada de la infección. La mayoría de las personas con sífilis presentan solo un chancro, si bien se pueden presentar varios.
El chancro generalmente aparece alrededor de tres semanas después de la exposición, y cura solo en otras tres o seis semanas. El chancro es una llaga pequeña, dura e indolora que con frecuencia pasa desapercibida.
Sífilis secundaria
Semanas después de la desaparición del chancro puede aparecer una erupción generalizada que comienza en el tronco pero que suele llegar incluso a palmas y plantas. Es una erupción que no pica, y puede acompañarse de úlceras en boca y genitales. También puede aparecer fiebre, dolores musculares, inflamación de los ganglios linfáticos e incluso pérdida del cabello.
Estos síntomas pueden aparecer una sola vez o hacerse recurrentes durante un año.
Sífilis latente
La sífilis pasa a un periodo en que no da ningún síntoma. Esta etapa puede durar años.
Sífilis terciaria
Es la etapa de las complicaciones, y aparece muchos años después de la infección original.
En esta etapa tardía la sífilis puede dañar órganos como el cerebro, los nervios, los ojos, el corazón, los vasos sanguíneos, el hígado, los huesos y las articulaciones.
3. Otras enfermedades infecciosas en ginecología
Las infecciones urinarias en muchas ocasiones se dan concomitantes con infecciones genitales y, ocasionalmente, están causadas por estas.
La mayor parte de las veces una infección de orina no tiene ninguna repercusión.
Pero existen situaciones especiales en las que hay que dar a las infecciones del tracto urinario (ITU) una mayor importancia.
Una es el embarazo, pues, además de ser una situación fisiológica en la que la mujer tiene más tendencia a ellas, en muchas ocasiones pueden ser asintomáticas. Esto, unido a la disposición de las vías urinarias y es especial estado de inmunidad de la embarazada, hace que una infección de orina pueda complicarse y ascender a los riñones causando una pielonefritis. Es por esto que se va haciendo un cribado de infección urinaria a la gestante a lo largo de la gestación con cada analítica.
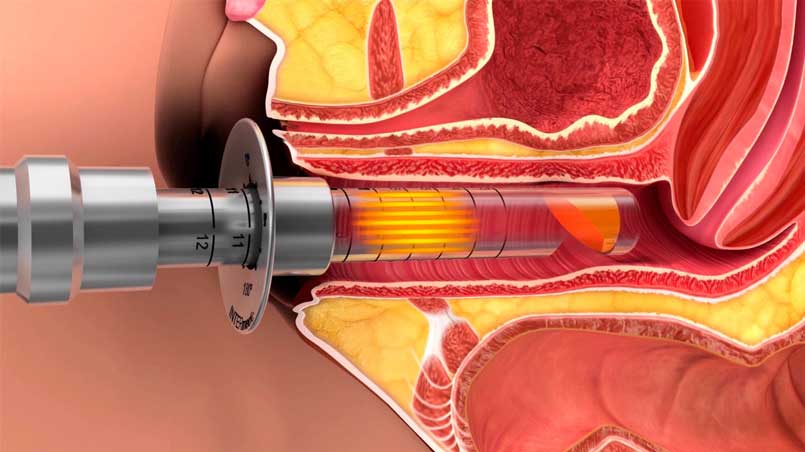
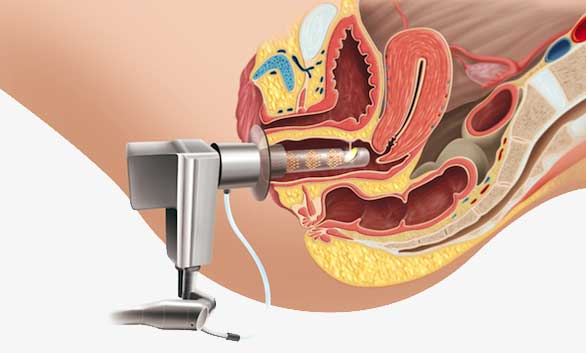
La otra situación especial sería la menopausia. La mujer en esta etapa de su vida también es más proclive a contraer infecciones en las vías urinarias, pero en este caso debido a la atrofia del epitelio urogenital derivado de la falta de estrógenos. Estas infecciones estarían englobadas en lo que hoy se denomina síndrome urogenital de la menopausia (SGM), y cuyo tratamiento pasa por la corrección de dicha atrofia genital con el método más adecuado en cada caso particular. De entre los muchos tratamientos que existen hoy para tal fin, el más eficaz es el láser vaginal, que se puede hacer solo o en combinación con otros como la infiltración de ácido hialurónico, o la terapia con estrógenos.
Especial mención cabe hacer de las infecciones urinarias de repetición, más frecuentes de lo que imaginamos y que afectan en gran manera a la calidad de vida. Estos casos, si bien en muchas ocasiones comienzan con consulta al ginecólogo, deben ser valorados en principio por un especialista en urología. Una vez hecho esto y cuando no se haya encontrado un problema anotómico de origen, disponemos de muchos remedios terapéuticos, el más novedoso el láser vaginal, que mejora el pH y el epitelio de la vagina, y con ello su microbioma, contribuyendo con ello a disminuir la posibilidad de infecciones genitorurinarias.
También hay otros remedios, la mayoría empíricos, que pueden ayudar en el tratamiento. Así son, por ejemplo, las autovacunas orales, la antibioterapia vaginal tópica, los probióticos tanto orales como vaginales, la homeopatía etc…
Bartolinits y otros abscesos

El más frecuente en ginecología es el absceso de glándula de Bartholino o bartolinitis aguda una de las grandes urgencias de la ginecología.
También son frecuentes los abscesos perianales.
La mayoría de las veces no acaba de saberse la causa.
El tratamiento es el drenaje y limpieza del mismo que suele ser de urgencia y que se hace en consulta.
Hoy el láser CO2 ofrece un tratamiento eficaz y casi siempre definitivo para las bartolinitis. En su modo quirúrgico, es posible vaporizar la cápsula de la glándula desde su interior evitando que se vuelva a reproducir.
Enfermedad inflamatoria pélvica
Es un proceso infeccioso importante en el que un agente infeccioso ha llegado a alcanzar el aparato genital interno, generalmente por vía genital pero en ocasiones por vía sanguínea o linfática.
En casos avanzados, puede llegar a ocasionar algún absceso interno que requiere de cirugía para su drenaje, y por tanto ingreso y hospitalización.
Tras un proceso así las trompas pueden quedar obstruidas teniendo como consecuencia directa la esterilidad.
Hoy por hoy, con la conciencia mayor que tenemos de acudir al médico, la mayoría de los casos se ven al inicio del proceso y pueden ser tratados con antibioterapia y controles en consulta.
Preguntas frecuentes
En esta patología la piel se aclara, endurece y reseca generando un prurito o picor intenso.
Para más información, ponte en contacto con nosotros o consulta esta página.
La vaporización con láser de CO2 es el mejor tratamiento.
Para más información, ponte en contacto con nosotros o consulta esta página.
Este tipo de infecciones son uno de los motivos más frecuentes de consulta, por lo que existen tratamientos y soluciones eficaces.
Para más información, ponte en contacto con nosotros o consulta esta página.
Si. Para más información, ponte en contacto con nosotros o consulta esta página.
Tratamientos relacionados
Láser CO2 Ginecológico
El láser CO2 es el tratamiento que proporciona resultados más eficaces en ginecología regenerativa, funcional y estética.
Los beneficios y aplicaciones y son innumerables, por ejemplo: sequedad y/o atrofia vaginal, incontinencia urinaria, eliminación de verrugas genitales o tratamiento de infecciones vaginales de repetición.

Revisión ginecológica anual
Resulta imprescindible para conocer el estado de salud sexual, reproductiva y hormonal.
Se realizan unas pruebas básicas e imprescindibles como la exploración ginecológica y mamaria o la toma de muestras para diagnóstico, y otras en función de cada caso y circunstancia particular, como por ejemplo la etapa de la vida de la mujer.
Ven a Artemédica, nuestro centro de ginecología en Murcia
Infórmate y pide cita con el ginecólogo para una revisión, o servicios diagnósticos o terapéuticos relacionados.




