Índice
Cuidamos de ti y de tu bebé desde el mismo momento en el que decides ser madre. Te acompañamos durante todo el embarazo, e intentamos hacer del nacimiento de tu hijo uno de los mejores momentos de vuestra vida. Eso es la obstetricia.
1. Consulta preconcepcional
Intentar programar el embarazo en la medida de lo posible es la recomendación actual para la que existe un claro consenso por parte de todas las sociedades médicas y científicas. .
En la consulta previa al embarazo se valora el estado general de salud materno, en particular de factores que puedan afectar a un futuro embarazo como ciertas infecciones o el funcionamiento de su glándula tiroidea.
La consulta pregestacional es el momento perfecto para recomendar comenzar con suplementos vitamínicos y minerales que van a mejorar la calidad del ovocito. Y cada vez está más extendida la recomendación también al futuro padre con el fin den mejorar a su vez la calidad del espermatozoide.
Muchas parejas solicitan incluso consejo genético antes de buscar una gestación. Uno de los test más solicitados es el test de compatibilidad genética. En este test se valoran, en cada miembro de la pareja, las posibles enfermedades de origen genético de las se puede ser portador, pudiendo evaluar, si las hay, si las comparten o no. Extrapolado de lo que se hace en reproducción asistida, es una manera eficaz de evitar enfermedades genéticas recesivas que, precisamente por ser recesivas, la persona no sabe que las porta en sus genes.
Este es además un momento perfecto para cambiar hábitos poco recomendables como el tabaco o una mala alimentación, o para instaurar algunos estupendos como el ejercicio físico.

2.- Test de ADN fetal en sangre materna
Los test de ADN fetal en sangre materna han resultado ser un hito en el cribado de enfermedades cromósómicas durante el embarazo. Un test que, por su fiabilidad, rapidez, y estar exento de riesgo, cada vez tiene mayor demanda social.
Tras muchos años de investigación, por fin se ha conseguido poder trabajar con éxito con el escaso y fragmentado ADN del feto que, a través de la placenta, llega a la sangre materna.
¿Qué había hasta aquí para descartar enfermedades cromosómicas?
Hasta la fecha para esto sólo disponíamos de pruebas invasivas como la amniocentesis genética o la biopsia corial, o los menos fiables test de cribaje o de screening. Los test de cribaje combinados bioquímicos/ecográficos, que se siguen realizando entre las 10 y las 12 semanas de gestación, tienen una sensibilidad que no supera el 85 %, con una tasa de falsos positivos del 5%. Esta tasa tan elevada de falsos positivos conlleva la realización de muchas pruebas invasivas innecesarias, ya que, cada vez que un test de cribaje da positivo, es obligada a la realización de una biopsia corial o amniocentesis, pruebas invasivas que, aunque pequeño, tienen riesgo de aborto.
¿Qué son los test de ADN fetal?
Los test de ADN fetal son pruebas no invasivas con las que, solo con una muestra de sangre de la madre, permiten descartar con una fiabilidad del 99% la existencia, no sólo de Síndrome de Down (trisomía 21), sino también de otros un poco menos frecuentes como el Síndrome de Edwards (trisomía 18), Síndrome de Patau (trisomía 13), alteraciones de los cromosomas sexuales, y otros que estadísticamente pueden considerarse más raros pero para los que siempre existe riesgo.

¿Cómo se hacen los test de ADN fetal en sangre materna?
Para la madre es una sencilla extracción de sangre que no conlleva ningún riesgo.
Siempre hay una pequeña cantidad de sangre fetal circulando en la sangre de la madre. La muestra de este ADN fetal circulante en sangre materna se puede identificar y cuantificar mediante avanzadas tecnologías de laboratorio de genética, para determinar el número exacto de copias de cada cromosoma estudiado, con lo que podemos saber si están las dos que son normales, faltan o sobran.
Puede hacerse desde la 10ª semana de gestación y los resultados, similares en casi todos los laboratorios, suelen estar en muy pocos días. Puede hacerse en todas las gestaciones, ya sean espontáneas, o conseguidas a través de reproducción asistida, embarazos únicos o múltiples, incluso en ovodonación.
¿Se puede evitar la amniocentesis?La sensibilidad o fiabilidad de la prueba es muy alta, con índices de detección de anomalías, superiores al 99%, y de falsos positivos del 0,1%. Por tanto, la gran diferencia respecto a los test que se utilizan actualmente de manera rutinaria, consiste en la clara reducción de resultados falsos positivos que obligan a la realización de pruebas invasivas innecesarias.
Se evita pues la realización de numerosas amniocentesis permitiendo la precisa evaluación del riesgo de las trisomías responsables de la mayoría de las anomalías cromosómicas.
Artemédica dispone de estos test de cribado de cromosomopatías fetales con ADN fetal en sangre materna, y es referencia para algunos de laboratorios de genética donde se realizan.
3. Ecografía 3d y 4 d
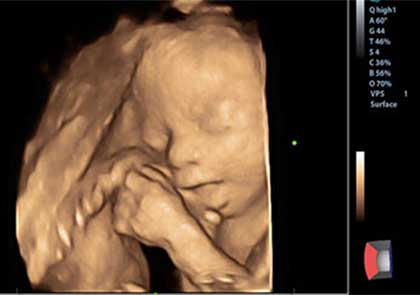
El momento de la ecografía es el mejor momento de la consulta obstétrica. Porque ver a tu futuro hijo casi como va ser en el momento de nacer es una experiencia digna de ser vivida.
La tecnología 3D pronto se superó a sí misma pudiendo hacerse en movimiento y en tiempo real, lo que es la ecografía 4D.
La ecografía tridimensional 3D permite visualizar al feto en los tres planos espaciales, y la obtención de imágenes volumétricas de las diferentes estructuras anatómicas. Con la ecografía 4D podemos observar el movimiento del feto en tiempo real. Todo esto aporta una información precisa con la que se puede detectar un gran número de patologías.
Ventajas de la ecografía 3D 4D en el embarazo
La ecografía 3D y 4D presenta una serie de ventajas con respecto a la ecografía convencional.
- Mayor capacidad diagnóstica, especialmente de la cara, miembros y superficie fetal en general.
- Se puede observar el comportamiento del feto a través de sus movimientos. La ecografía 4D permite ver en tiempo real movimientos de bostezo, deglución, sonrisa, parpadeo, estiramiento, y movimientos de cabeza y miembros. Estos movimientos nos dan una idea de la situación neurológica del feto, aportando información sobre la integridad de su sistema nervioso central. Esto convierte a la ecografía 4D en una herramienta valiosa para la detección precoz de disfunciones cerebrales.
- Ventaja emocional para la madre, para la que una visión más nítida de cómo va a ser su hijo genera un impacto positivo que potencia el vínculo.
4. Diagnóstico prenatal
El diagnóstico prenatal es el conjunto pruebas diagnósticas que se emplean durante el embarazo para conocer la adecuada formación y el correcto desarrollo del feto antes de su nacimiento.
Las pruebas que se realizan al feto, van encaminadas a saber con antelación suficiente si es genética y cromosómicamente normal, o si presenta algún tipo de malformación que pueda condicionar su vida futura.
Pruebas no invasivas
- Test de ADN fetal en sangre materna
- Ecografías
Pruebas invasivas
Amniocentesis genética
Junto a la biopsia corial, es el test invasivo de diagnóstico genético prenatal más realizado.
Consiste en el análisis del ADN fetal que se encuentra en el líquido amniótico, en este caso un ADN de buena calidad y con el que es fácil trabajar en el laboratorio.
Puede hacerse desde la 15ª semana de gestación (amniocentesis precoz) hasta el final de la misma si fuese necesario (amniocentesis tardía), pero la edad gestacional a la que más habitualmente se realiza es a la 16ª.
Este líquido amniótico se extrae de dentro del útero por punción, lo que hace que sea una prueba invasiva no exenta de riesgos. El riesgo sería, a través de diferentes mecanismos, finalmente un riesgo de aborto que oscila entre un 0,5 y un 1 % de todas las amniocentesis que se hacen. Según literatura reciente este riesgo es incluso menor.
Se observa microscópicamente el estado de los cromosomas de las células fetales durante su división, lo que da un diagnóstico absolutamente fiable y con validez legal para cualquier actuación posterior.
Biopsia corial
La diferencia con la amniocentesis es que en vez de líquido amniótico se trabaja con una pequeña muestra de vellosidades coriales que igualmente contienen ADN fetal de calidad para estudio genético en laboratorio.
Es una prueba que puede y suele hacerse con menos semanas de embarazo, es posible desde la 9ª, y la extracción de la muestra es también invasiva pudiendo realizarse a través del abdomen o por vía transvaginal.
Amniocentesis no genética
La amniocentesis, que en sí es la extracción de líquido amniótico, puede realizarse con otros fines que no sean exclusivamente para diagnóstico genético, sino también para obtener información de cualquier tipo que nos pueda aportar el líquido amniótico.
Así puede hacerse para valorar la presencia de algún agente infeccioso como puede ser el toxoplasma, o la proporción de ciertas proteínas que indique el estado de madurez fetal.
5. Control de embarazo, parto y puerperio
Llevamos tu embarazo desde el comienzo, y te asistimos en el nacimiento de tu hijo.
Control del embarazo
Realizamos un control gestacional exhaustivo, paso a paso, mes a mes, pendientes en todo momento de que todo vaya como debe ir, anticipándonos siempre que sea posible a cualquier complicación.
Esto comprende analíticas, ecografías, y test genéticos, así como los controles de peso y tensión arterial que se hacen en cada consulta.
Las pruebas que se realizan al feto, van encaminadas a saber con antelación suficiente si es genética y cromosómicamente normal, o si presenta algún tipo de malformación que pueda condicionar su vida futura.
Las que competen a la madre sobre todo valoran los cambios fisiológicos que sufre durante el embarazo como la anemia o la resistencia a la insulina, para poder valorar cuando se pueden convertir en patológicos.
Cada prueba solicitada o hecha en consulta pretende valorar el estado de salud tanto del feto como de la madre con el fin de llegar al término del embarazo con ambos en pleno estado de salud.


Cambios fisiológicos durante el embarazo
Durante el periodo que dura, se producen en la mujer profundas adaptaciones físicas y psíquicas que repercuten en grandes cambios, no siempre visibles, tanto en la anatomía como en el funcionamiento de su cuerpo.
Cambios físicos
Las causas más importantes por las que se producen estos cambios son tanto hormonales (están elevadas hormonas, producidas tanto por la madre como por el feto y la placenta, como son el cortisol, estrógenos, progesterona, gonadotrofina coriónica o lactógeno placentario), como mecánicas (el aumento del tamaño uterino produce unos cambios tan importantes que repercuten en el funcionamiento de muchos órganos). Si bien la mayoría de las veces se conoce cómo actúan estos factores en la producción de dichos cambios, en algunos de ellos todavía no se han acabado de comprender.
Adaptación cardiocirculatoria
Durante el embarazo se produce un aumento del volumen sanguíneo. Entre otras explicaciones, esto se produce por la retención de sodio que tiene lugar en los riñones así como por la disminución del tono de los vasos que se produce por acción hormonal.
Los glóbulos rojos o eritrocitos sanguíneos también aumentan durante la gestación, pero en menor medida que el volumen sanguíneo, por lo que analíticamente aparece una aparente anemia, lo que se considera una anemia fisiológica. Por eso, la anemia en la gestante sólo debe considerarse importante por debajo de unos niveles concretos, y no debe ser a priori un motivo de preocupación.
La presión arterial, por esa disminución del tono vascular que ya hemos comentado, desciende durante la gestación, sobre todo durante el primer y segundo trimestre para ir ascendiendo hacia el final del embarazo hasta alcanzar un nivel semejante al previo.
Todo esto repercute también en el pulso, cuya frecuencia va aumentando progresivamente para normalizarse al final del mismo o durante el puerperio.
La presión venosa en pelvis y miembros inferiores está aumentada por la compresión mecánica ejercida por el volumen uterino, lo que hace que la gestante tenga una mayor tendencia tanto desarrollar varices, así como a, dada su mayor permeabilidad capilar, mayor riesgo de edemas (hinchazón) en estas zonas.
También está aumentado el volumen cardiaco, por lo que no es infrecuente la presencia de algún soplo a la auscultación, que no reviste mayor gravedad.
Cambios en la sangre
Añadida a la anemia fisiológica del embarazo, a lo largo del mismo, también aumentará el consumo de hierro, por lo que también se acabará desarrollando una anemia ferropénica, por falta de hierro, que hará necesario un suplemento de este mineral.
La cantidad de glóbulos blancos o leucocitos en sangre está aumentada sin que se conozca exactamente la causa. Sin embargo, se ha visto que ciertas funciones de los mismos, así como de otras proteínas que tienen que ver con la inmunidad, están deprimidas o suprimidas, siendo esta una posible adaptación materna para no rechazar el embarazo que, al ser un individuo diferente a ella misma, funcionaría en su cuerpo como podría hacerlo un trasplante. Este hecho explicaría a su vez, al menos en parte, la mejoría que se observa en algunas mujeres con enfermedades autoinmunes y el posible aumento de la susceptibilidad a ciertas infecciones.
También se modifican algunos de los factores que intervienen en la coagulación sanguínea, por lo que existe una hipercoagulabilidad, y una menor capacidad para destruir los trombos. A esto hay que añadir la ya comentada disminución del tono de los vasos sanguíneos con una consecuente circulación más lenta, especialmente en miembros inferiores, que se traduce en un mayor riesgo de trombosis.
Es por esto, entre otros motivos, por lo que se recomienda a la gestante un ejercicio regular, y , en el caso de viajes o situaciones en las que tenga que permanecer mucho tiempo sentada o de pie, que haga pausas para moverse o caminar un poco. Adaptación respiratoria
La embarazada tiene elevado el diafragma y ensanchadas las costillas. Su volumen respiratorio está aumentado, sobre todo a expensas de la capacidad inspiratoria. Estas pueden ser las causas de que tenga una mayor propensión tanto a infecciones respiratorias como a que estas se compliquen con más facilidad.
A pesar de que el volumen de oxígeno obtenido mediante el aumento del volumen de la ventilación pulmonar excede claramente la demanda de oxígeno impuesta por la gestación, la embarazada suele tener, ya desde fases precoces sensación de falta de aire. El mecanismo por el que se produce esta paradójica y aparente dificultad respiratoria o disnea no es del todo comprendido.
Cambios a nivel digestivo
Los cambios que tienen lugar a nivel digestivo son unos de los más evidentes.
El cambio fundamental es la disminución del tono de todo el tracto digestivo, debido sobre todo a la acción de la progesterona y/o a la disminución de la motilina, una proteína que estimula la musculatura del tubo digestivo. Esto repercute en digestiones lentas, estreñimiento, o las tan temidas nauseas. La acidez tan propia del embarazo se explicaría por el reflujo de secreciones gástricas hacia la parte inferior del esófago, ya que, además de la disminución de la motilidad digestiva ya comentada, está disminuido el tono del esfínter esofágico inferior, y el estómago, desplazado por el útero en crecimiento, está elevado y su presión interna es mayor.
También la vesícula biliar tiene menor tono y se encuentra distendida, con la bilis más espesa y un vaciado lento, lo que empeora aún más las digestiones y hace a la embarazada más propensa a cálculos biliares (piedras en la vesícula).
Las encías están tumefactas y sangran con facilidad, lo que favorece la aparición de gingivitis. Por ello, y aunque ya no está tan claro que la embarazada tenga también una mayor tendencia a las caries, es especialmente importante la higiene bucal.
Cambios en el sistema urinario
Los uréteres suelen estar dilatados y la circulación de la orina a través de ellos ser más lenta, lo que repercute en un mayor riesgo de infecciones urinarias. Esto se achaca sobre todo a factores hormonales, sobre todo a la acción de la progesterona, pero también al efecto mecánico que ejerce el gran tamaño del útero dificultando el vaciamiento del ureter.
Cambios en la piel
Uno de los cambios más llamativos es la hiperpigmentación de ciertas zonas cutáneas como la frente, nariz y mejillas en la cara, cloasma gravídico, o la línea alba. Esta pigmentación, que suele ser más intensa en mujeres morenas y se agrava con la exposición al sol, se cree que está producida por la elevación de la hormona hipofisaria estimulante de los melanocitos favorecida por la acción de la progesterona. Igualmente típica es la aparición de estrías, que se atribuye tanto al aumento de la producción de corticoides que alteran el tejido elástico, como al factor mecánico de distensión. Se suelen distribuir sobre todo por abdomen, donde el factor mecánico es muy evidente, pero también por nalgas y muslos, donde se hacen más comprensibles los factores hormonales.
Aunque menos frecuentes, también pueden aparecer alteraciones vasculares cutáneas, como arañas vasculares, capilares rotos, y tumores vasculares benignos, producidos muy probablemente por la elevación de los estrógenos, y que, por desgracia, no siempre desaparecen por completo tras el parto. Algunas gestantes también presentan un eritema palmar, palmas de las manos rojas, cuya explicación sería la misma y carece totalmente de importancia.
La gestante tiende igualmente a tener la piel más caliente, y esto es debido a que los vasos sanguíneos cutáneos suelen estar más dilatados igualmente por acción de los estrógenos.
Cambios metabólicos
Dada la sobrecarga que la gestación supone para el organismo de la mujer, su metabolismo basal está aumentado, es decir, tiene un gasto energético mayor para mantener las funciones corporales.
El aumento de peso es muy variable, si bien la media está en unos 9-12 kg. Parte de ellos corresponden al feto, placenta, líquido amniótico y útero, y otra parte se distribuye entre volumen sanguíneo, edemas y tejido adiposo de la propia gestante. Esto explica en parte la gran variación interpersonal de aumento de peso, ya que, por ejemplo, algunas en efecto tienden a retener más líquido en los tejidos; pero también deja claro que, en muchas ocasiones, sencillamente se engorda de manera innecesaria.
Existe una resistencia a la acción de la insulina, sustancia producida por el páncreas que hace que la glucosa entre en los tejidos para servir como fuente de energía. La explicación consiste en que la placenta realiza una función destructora de la insulina y que además segrega una sustancia que ejerce una acción contraria a la de la misma. Esto hace que la glucosa en sangre materna esté más fácilmente disponible para el feto, garantizándole de esta forma el aporte de lo que es casi en exclusiva su fuente de energía. El consumo de glucosa por el feto hace que los niveles basales de la misma en sangre materna en ayunas sea menor, de ahí que la mujer tienda a los tan cinematográficos mareos por hipoglucemia y necesite comer un mayor número de veces. Pero la resistencia existente a la acción de la insulina hace que la gestante, a pesar de generar más cantidad de insulina en respuesta a una sobrecarga de glucosa, no pueda metabolizar fácilmente el exceso de la misma, por lo que se dice que la gestación tiene un efecto diabetógeno.
También durante están aumentados los lípidos (grasas como el colesterol y triglicéridos) y ácidos grasos en sangre materna. En este momento la madre utiliza estas grasas como fuente energética ahorrando hidratos de carbono, garantizando de nuevo con ello el aporte de glucosa al feto.
El crecimiento del feto, placenta, así como ciertos órganos maternos, sobre todo el útero, precisan una elevada síntesis de proteínas y aminoácidos (partes que componen las proteínas). La secreción de insulina, aumentada por la resistencia que existe a la misma antes explicada, contribuye a una mayor síntesis de proteínas y a facilitar el paso de los aminoácidos dentro de las células. Es por ello, que salvo por el matiz de algunas proteínas concretas que no pasan la placenta, la concentración de las mismas, así como de aminoácidos, esté disminuida en sangre materna, siendo, al contrario, superior en sangre fetal.
El contenido de agua del organismo aumenta durante el embarazo. Este agua se distribuye por todo el cuerpo, pero se acumula más especialmente en plasma materno, feto, placenta, útero y mamas. La disminución de ciertas proteínas en sangre materna comentada antes, unida a una mayor permeabilidad capilar, hace que este agua tienda también a acumularse fuera de los tejidos, lo que se traduce en edemas. En el caso de los miembros inferiores se añade a lo anterior el aumento de la presión venosa también comentado previamente, lo que favorece la salida de agua de los vasos y con ello una facilidad aun mayor para los edemas.
También hay cambios en los niveles sanguíneos de algunos minerales; pero sólo comentaremos, por su trascendencia, lo que sucede con el calcio y con el hierro. Durante la gestación el organismo materno retiene una cantidad de calcio mayor que la que precisa el feto, lo que hace suponer que lo almacena posiblemente de cara a la lactancia. Sin embargo el calcio total en sangre está disminuido, lo que se explica porque la fracción que está unida a proteínas disminuye al disminuir estas en sangre materna, permaneciendo en niveles normales la cantidad de calcio libre o iónico. Todo esto hace dudar de si en realidad es necesario un suplemento de este mineral. A diferencia del calcio, el consumo de hierro sí está aumentado durante la gestación, así como, por suerte, la capacidad de absorción intestinal del mismo. El hierro total en sangre disminuye por la misma razón que ocurría con el calcio. Pero en este caso está claro que sí es necesario un aporte extra del mismo para evitar o paliar la anemia ferropénica derivada de este déficit.
Cambios psíquicos
Los cambios psíquicos que pueden surgir en la embarazada son muy variables entre unas y otras.
A grandes rasgos, en un porcentaje no despreciable de gestantes, incluso teniendo un embrazo deseado, aparece miedo. Miedo a haber tomado la decisión correcta, un decisión que afecta ya al resto de su vida; miedo e incluso rechazo a los cambios físicos que va a experimentar su cuerpo; miedo a la adquisición de su nuevo rol como madre; miedo al posible cambio que todo ello puede provocar en su vida de pareja, su vida laboral e incluso en sí misma como persona; o miedos más básicos como el miedo al parto o los referentes a la salud fetal.
Todo esto, algo no siempre reconocido o bien interpretado, puede generar cierto grado de ansiedad, que combinada con esa sensación de falta de aire ya explicada que responde a causas físicas, puede hacer pensar que la gestante tiene algún tipo de patología cardiaca o pulmonar que en realidad no existe.
También puede aparecer insomnio, tanto como consecuencia de todo lo anterior o bien como problema único. Existe prácticamente en todos los casos una cierta labilidad emocional, facilidad tanto para la alegría como para la tristeza e incluso el llanto, pasando de una a otra rápida e incompresiblemente, lo que parece que se debe a causas hormonales.
Nada de esto suele tener repercusiones graves, y se cree que forma parte de un proceso de adaptación natural y lógico de la mujer a la maternidad.
Cuando existe previamente un problema psíquico o psiquiátrico, la gestación puede tanto agravarlo como mejorarlo. En estos casos sería recomendable programar el embarazo, y siempre contar con la supervisión del psicólogo o psiquiatra que la conozca y trate habitualmente.
Asistencia al parto
Te asistimos en el momento del nacimiento de tu hijo, ya sea parto o cesárea.
Intentamos hacer de estos momentos inolvidables unos de los mejores de tu vida.
En la medida de lo posible, ético y seguro, lo más acorde con tus deseos.
Parto natural. En auge hoy en día.Inducción al parto.
Parto eutócico o normal siempre que se posible. Partos instrumentales sólo cuando sea imprescindible para el bienestar tanto materno como fetal. Cesárea cuando la situación médica lo requiera.
Puerperio
Y estamos contigo en todo momento hasta que estéis listos para salir del hospital y durante esas primeras semanas de adaptación a la nueva vida.
Las primeras semanas tras el nacimiento de un bebé son cruciales para ambos.
Son momentos agotadores en los que la falta de sueño y la anemia que se arrastra desde el embarazo y se agrava con el parto son causa de un profundo cansancio.
Los cambios hormonales añadidos al cansancio con frecuencia afectan negativamente al ánimo de la madre que puede llegar a padecer una depresión postparto.
Normalmente hay dolor de una causa u otra, especialmente si hay cicatrices y puntos.
En estos momentos duros del puerperio te ofrecemos toda nuestra orientación profesional y personal para que tu adaptación a la maternidad no sea un problema.
6. Revisiónes postparto
Las revisiones postparto lo más importante.
- Las revisiones postparto lo más importante
- ver cómo te recuperas del parto o la cesárea
- revisar las cicatrices si las hay
- hacer un control analítico para valorar la vuelta a la normalidad de los cambios analíticos que suceden durante el embarazo
- valorar el retorno de los cambios fisiológicos producidos durante el embarazo
- Ayuda en la lactancia materna si lo necesitas. Porque en esto toda ayuda es poca…
- Orientación en anticoncepción según tu situación particular
- Láser postparto y recuperación del suelo pélvico
- Y, por qué no, tratamientos estéticos para la recuperación de tu piel y tu figura.

7. Láser postparto
El láser vaginal postparto ofrece soluciones a los problemas que suceden tras el embarazo y el parto como son
- incontinencia de orina
- sequedad vaginal
- hiperlaxitud vaginal
- dolor en la cicatriz de la episiotomía

8. Sangre del cordón umbilical
La sangre contenida en el cordón umbilical contiene una enorme cantidad de células madre de unas características especiales.
¿Qué son las células madre?
Las células madre son células que tienen la posibilidad de multiplicarse y convertirse en otros tipos celulares diferentes del cuerpo, con lo tienen la posibilidad de regenerar otros tejido y órganos.
Las células madre del cordón umbilical tienen la particularidad de ser más inmaduras que las de otras localizaciones, por lo que su capacidad de multiplicación es muchísimo mayor.
El poder disponer de células madre propias tiene la gran ventaja de que la compatibilidad inmunológica es completa.
¿Para qué sirve la sangre del cordón umbilical?
En la actualidad existen ya numerosas enfermedades que se tratan con éxito utilizando estas células madre del cordón umbilical, especialmente enfermedades oncológicas y enfermedades de la sangre como leucemias, mielomas o anemias.
Pero se espera que en el futuro puedan ser muchas más las que se puedan tratar con células madre en general, y células madre del cordón umbilical en particular. Por ello hay en marcha muchos estudios científicos que están estudiando su posible aplicación en otras enfermedades como medicina regenerativa.
¿Cómo se obtiene la sangre del cordón umbilical?
La sangre del cordón se recoge en el momento del parto o cesárea de una manera sencilla, indolora y sin ningún riesgo para la madre o el recién nacido. Tras el nacimiento del niño y después de la sección del cordón umbilical, se realiza una simple punción de ese cordón mientras la placenta no se ha desprendido del útero.
¿Cómo se conserva la sangre del cordón umbilical?
La sangre del cordón umbilical se procesa para su conservación en bancos de cordón umbilical tanto públicos como privados.
En los bancos públicos la sangre conservada la sangre es donada para que pueda usarla cualquier persona compatible cuando la necesite. Por lo tanto la conservación en bancos públicos es una donación altruista para uso universal y anónimo.
En los bancos de cordón privados la sangre conservada es para uso particular de quien lo proporciona, y está siempre a disposición de la familia.
9. Aborto quirúrgico o médico
Los abortos, se den de la manera que se den, siempre son situaciones duras.
La tónica hoy es finalizarlos siempre que sea posible con tratamiento médico, reservando el tratamiento quirúrgico, el legrado evacuador, para aquellos que no han logrado resolverse medicamente, o así lo requieran por ser una patología con entidad propia como la enfermedad trofoblástica.
Abortos de repetición
Especial mención requieren los casos en que se dan los abortos de forma repetida. En ellos, siempre que se pueda, se intentará hacer un diagnóstico de la posible causa que hará necesario un estudio cromosómico y/o genético de ambos progenitores y, si es posible, del embrión o feto, lo que puede conllevar la necesidad de practicar un legrado.
10. Lactancia materna
La lactancia materna es la puesta al pecho de los bebés y niños pequeños para mucho más que para alimentarse.
Como alimentación está claro que es la más saludable. Pero quizá lo más importante de la lactancia materna es la relación personal que se establece entre madre e hijo.
El vínculo entre madre e hijo puede ser maravillosa con o sin lactancia. El amor entre ambos no depende de si se le da pecho o no. Existe siempre. Lo que está claro es que para quien da el pecho con placer, los momentos de lactancia son momentos muy felices.
¿Hemos olvidado cómo dar pecho?La inteligencia humana, lo que “en principio” nos hace superiores a los animales, y nos ha permitido escapar a muchas desventajas de la evolución de las especies, no siempre nos ha resultado beneficiosa. Este es el caso de la lactancia materna, tema al que, tras haber despojado de su carácter natural , hemos pretendido ajustar a normas, horarios, cantidades y demás cortapisas que no han hecho otra cosa que perjudicarla, hasta el punto de haberla hecho casi desaparecer de nuestras vidas. Hemos llegado a estar tan perdidos que hemos tenido que volver atrás a reaprender lo que nunca deberíamos haber desaprendido, lo que de forma instintiva hacíamos bien.

A pesar de las evidencias científicas existentes sobre los múltiples beneficios que la lactancia materna tiene tanto para el niño como para la madre, también es evidente que el hombre ha sido capaz de inventar unas fórmulas para la lactancia artificial que permiten criar a los niños. Esto, que en un principio surgió para solucionar una necesidad en aquellos raros casos en que la lactancia natural era realmente imposible, hoy permite que muchas madres, por los motivos que ellas decidan, puedan optar por tomar esa elección como una opción perfectamente respetable.
El problema surge cuando las madres que desean dar el pecho, ante la escasa y sobre todo dispar información, muchas veces no exentas de cierto sentimiento de culpa, lo tienen que dejar desesperadas y convencidas de que no sirven para ello. Esto ha hecho que, sobre todo en los países desarrollados, la incidencia y duración de la lactancia materna esté muy por debajo, no sólo de lo que siempre había estado, sino de las recomendaciones de la Organización Mundial de la Salud (OMS).
Las causas de esta baja prevalencia de la lactancia materna son múltiples, y habría que buscarlas, entre otros, en el origen incierto de las falsas creencias que han llevado a normativizar y complicar su sencillo funcionamiento, hasta el punto de convencer a las madres de que es algo tan difícil que es prácticamente un objetivo inalcanzable. También hay un escaso e ineficaz apoyo institucional a la lactancia natural, y la mayoría de los profesionales sanitarios, al haberlo considerado como un tema de menor importancia, no nos hemos preocupado de adquirir la suficiente formación al respecto, y nos hemos hecho eco de esas normas que, al no tener demasiado fundamento, transmitimos a las madres de forma diferente unos a otros, con lo que sólo conseguimos crear más confusión, siendo además incapaces de solucionar las dudas y problemas que surgen al respecto de la misma. Añadiendo leña al fuego, este vacío ha sido muy bien aprovechado por los fabricantes y vendedores de fórmulas, cuyos productos se publicitan ampliamente como dando por sentado que “de forma natural, se va a acabar teniendo que rendir a la lactancia artificial”.
Sin embargo, en los últimos años existe un gran interés por la recuperación de la lactancia materna, tanto a nivel institucional como a nivel social y cultural. Algo más despacio de lo que sería deseable, se van superando errores en relación a determinadas rutinas y normas hospitalarias que no la favorecen, intentando ajustarse a las recomendaciones internacionales que abogan por la misma.
¿Cómo funciona la producción de leche?
Una hormona que se llama prolactina y que se sintetiza en el cerebro estimula las glándulas mamarias para que produzcan leche. Esta hormona se eleva tras el parto, y continúa estimulando el pecho mientras este se vacíe. Si el pecho no se vacía deja de producirse la hormona. Y viceversa, si el pecho se vacía, regularmente el estímulo continúa y se produce más leche.
Tanto vacías, tanto tienes. Y no hay más. Así de fácil.
A partir de aquí lo único que hay que hacer es buscar la manera de que el niño tome leche y el pecho se vacíe. Y para esto el único secreto es buscar situaciones y posturas cómodas para madre y niño que hagan de la lactancia algo placentero.

Ideas básicas sobre la lactancia
Existen unas ideas básicas sobre la lactancia que pueden ayudar mucho tanto a instaurarla como a mantenerla.
Cuando poner al niño al pecho
Lo ideal sería hacerlo nada más nacer, incluso mientras el obstetra está realizando la revisión, o al menos durante la primera media hora. Esto es algo que en muchos hospitales todavía no es posible hacer, pues los recién nacidos pasan en el servicio de pediatría una o dos horas en observación según protocolo del hospital, especialmente si se ha realizado una cesárea. Como hemos dicho, sería lo ideal, pero si no se puede hacer así, el ponerse el niño al pecho en cuanto lo pasan con su madre, teniendo mucho interés y paciencia, sigue siendo un buen momento.
Especial mención merece el tema de la cesárea, situación en la que hay que hacer hincapié en que la leche no sube más tarde, ni supone ningún inconveniente para la lactancia materna. Si la madre tiene suficiente analgesia, información y algo de apoyo como para irse poniendo el niño al pecho, las probabilidades de éxito son exactamente las mismas que tras un parto vaginal.
En el caso de un niño prematuro, la madre debe comenzar a sacarse leche en cuanto pueda. Su leche está perfectamente adaptada a las necesidades de su hijo. Esta leche, mientras el bebé no pueda mamar, se la darán por sonda, pero en cuanto los pediatras consideren que se puede, se debe intentar poner al pecho; siempre esto antes que un biberón.
Frecuencia de las tomas
Aunque la lactancia se puede dar de forma pautada si la madre así lo desea o le es imprescindible por su trabajo, los expertos recomiendan que sea a demanda y desde el principio.
La estimulación del pecho hace que suba la prolactina, hormona que se encarga de que el pecho fabrique leche. Cada vez que el niño mama se produce un aumento de la misma, lo que explica que un mayor número de tomas aumente la cantidad de leche producida por el pecho.
Con el tiempo, además de por la prolactina la producción de leche es regulada por el propio pecho, de tal forma que un mayor vaciado la estimula, así como un vaciado no completo o una espera muy prolongada entre toma y toma hace que se produzca menos. Hacer esperar al niño un número de horas determinadas “en aras de la norma”, cuando el pide antes, no sólo interfiere en su alimentación haciéndole pasar hambre sino que está interfiriendo de forma directa en la producción láctea.
Todo esto explica porque, cuando se comienza a suplementar con biberones, la producción de leche disminuye y no tarda mucho en retirarse la lactancia. Igualmente explica como el ir disminuyendo paulatinamente el número de tomas es la forma más natural de realizar el destete. Y viceversa, también explica como en el caso de tener que amamantar a varios niños a la vez, como es el caso de gemelos, nodrizas (madres de leche), o lactancia en tándem (a hermanos de embarazos distintos o a uno biológico y otro adoptado), la cantidad de leche producida da para alimentar a todos, y porqué es posible inducir lactancia, por ejemplo para hijos adoptados, o relactar, que es volver a amamantar a un hijo tras haber interrumpido del todo la lactancia.
Por la noche, a todo niño sano que está engordando normalmente, se aconseja no despertarlo a no ser que él lo pida. Sin embargo y como excepción, un niño que está enfermo o débil como en el caso de los prematuros o algunos recién nacidos en los primeros días, puede no tener fuerza para pedir pecho, por lo que en estos casos hay que ofrecerle el pecho más a menudo, tanto de día como de noche, lo que puede implicar tener que despertarle.
Duración de las tomas
Los recién nacidos tienen patrones alimentarios muy distintos unos de otros, unos prefieren tomas cortas y frecuentes, más de10 o 12 al día, otros hacen tomas más largas con pausas más prolongadas. También van variando esos patrones a medida que crecen, de tal forma que al ir adquiriendo experiencia con la técnica, fundamentalmente el hijo pero también la madre, consiguen la misma cantidad de leche en menos tiempo, lo que , unido al aumento de producción de leche de la madre (como hemos dicho hay un aumento de producción a medida que aumenta la demanda) y el cambio en su composición (del calostro a la leche) , a la misma vez que se acorta la duración de las tomas, también se va espaciando el tiempo entre las mismas de forma natural.
Cómo repartir los pechos
Al comienzo de la toma la leche está más diluida y es más rica en lactosa (azúcar de la leche en cuya metabolización se producen gases), siendo la leche del final la que le aporta más calorías, por lo tanto la que más le alimenta y consigue saciar su hambre. Es por esto por lo que lo mejor es acabar siempre un pecho antes de ofrecerle el segundo, y no estipular una duración concreta por pecho. La toma siguiente debe comenzar por el último que se le ofreció, tomara o no del mismo.
Con un pecho puede ser suficiente, tanto dar un pecho por toma, como es perfectamente posible mantener la lactancia con un solo pecho, ya por necesidad ( en el caso por ejemplo de alguna enfermedad materna), ya por deseo, como en aquellos casos en que en niño rechaza un pecho y sólo acepta mamar del otro.
Posturas adecuadas
La postura es fundamental a la hora de dar el pecho. Hay muchas posibles, desde las más básicas a otras más recomendables para ciertas situaciones como es el caso de cesáreas, dar el pecho de noche o a gemelos. Todas, muchas de ellas con nombres propios, se pueden encontrar bien explicadas y con ilustraciones en manuales de lactancia o en numerosos videos en Internet.
Quizá lo primero importante que se puede decir de la postura para dar el pecho es que tanto madre como hijo deben estar muy cómodos, tranquilos. El cuerpo del bebé muy próximo al de la madre, abdomen contra abdomen, los hombros orientados frente a la mama. La areola debe estar casi entera dentro de la boca del bebé, no sólo el pezón, sus labios evertidos. Los músculos y la mandíbula se deben mover al unísono, extendiéndose el movimiento hasta las orejas. Las mejillas no se hunden, sino que se abomban rítmicamente. No debe haber fricción de la lengua ni las encías en el pezón, ni tampoco ruido de chasquidos en los labios. El espacio existente entre su nariz y el pecho debe ser suficiente para garantizar que el bebé pueda respirar. Hay que sujetarlo en el antebrazo, siempre de tal forma que no tenga que doblar o torcer la cabeza para encontrar el pecho. Colocarlo frente al pecho, rozando su bigote con el pezón, hará que el comience a buscar moviendo la cabeza hacia los lados y abriendo la boca. Hay que acercar el niño al pecho, teniendo cuidado de empujarlo con la mano que se tenga en su espalda y no por la nuca, pues esto podría provocar un reflejo que le haría echar la cabeza hacia atrás. Estos movimientos del niño nunca deben confundirse con rechazo al pecho.
Una mala posición puede tener como consecuencias, entre otras muchas que habría que explicar más detenidamente y que por lo tanto no vamos a mencionar en este artículo, que el pecho duela durante la toma; que las tomas sean largas pero ineficaces de forma que el niño se quede con hambre, con lo que volverá a pedir enseguida para desesperación de la madre; o que aparezcan grietas que, aparte de aumentar aun más el dolor de las tomas, a su vez incrementarán el riesgo de mastitis.

Cosas que ayudan
Tener al niño cerca la mayor parte del tiempo posible, de forma que sea muy fácil ofrecerle el pecho ante casi cualquier demanda si no se tiene claro que la demanda es por otro motivo. Generalmente los bebés hacen una serie de señales como pequeños movimientos o ruiditos cuando tienen alguna necesidad, como el hambre, y comienzan a llorar cuando pasado un tiempo esta no es cubierta. Es mejor ofrecerles el pecho ante las primeras señales, antes de que lloren. Al ponerlos al pecho en pleno llanto a veces están tan nerviosos que maman peor. Si no se tiene claro porque demanda, lo mejor es ofrecerle el pecho. Si no lo quiere, no mamará, pero sólo lo sabremos si se lo ofrecemos. Por otra parte, el pecho no sólo se toma por hambre, sino por otras necesidades básicas como la ternura, el cariño y el contacto físico, por lo que, aunque a veces demanden o finalmente lloren por otro motivo como el miedo o el dolor, el pecho es la mejor manera de calmarlos.
Colecho por el motivo anterior. Aparte de ayudar a la lactancia, el dormir cerca del niño ayudará al sueño, no sólo del propio niño, sino de toda la familia. (Aunque el sueño no es el tema de este artículo, pues ya sólo de la lactancia podemos dar apenas unas pautas básicas, para los interesados en el tema se recomienda el libro “Dormir sin lágrimas” de la psicóloga Rosa Jové).
Y, definitivamente, mucha paciencia. Sin lugar a dudas, todo esto es algo en lo que la madre empleará tiempo, dedicación y esfuerzo, máxime cuando tiene lugar en un momento de cambio, en el que además de estar cansada por el parto y casi seguro por anemia, es posible que además padezca algo de tristeza postparto. Estar preparada ayudará a disminuir el número de fracasos.
Qué no hacer
No dar a los recién nacidos más que leche materna, ningún otro alimento o bebida, ni siquiera agua, a no ser que esté médicamente indicado. El calostro de los primeros días satisface las necesidades nutritivas del niño, por lo que no es necesario ningún suplemento. Eso sí, las tomas deberán ser más frecuentes hasta que la propia estimulación del pecho haga que la madre tenga más cantidad de leche. Muchas veces los familiares más cercanos, sobre todo las madres y las suegras, siempre con su mejor intención, precisamente porque están muy implicadas emocionalmente, carecen de la información pero poseen la autoridad suficiente como para dar unos consejos que no siempre son los mejores, sobre todo en los tiempos que corren en los que las falsas creencias sobre la lactancia son las creencias más divulgadas.
No dar a los niños alimentados a pecho tetinas o chupetes, al menos hasta que la lactancia esté bien instaurada y el niño succione de forma correcta. Estos pueden confundir los mecanismos de succión del niño, ya que los movimientos de la lengua, boca y mandíbula son distintos cuando succiona del pecho que cuando chupa la tetina del biberón o chupete, pudiendo confundirle haciendo que succione del pecho incorrectamente, hasta el punto de llegar a rechazarlo o bien de ocasionar malas consecuencias, como las comentadas en las malas posturas, que igualmente acaben con la lactancia materna.
Si deseas dar pecho inténtalo con confianza
Para aquellas para las que esto haya supuesto un empujón a su memoria genética y lo consideren suficiente como para lanzarse confiando en su instinto, adelante, la lógica y el sentido común deben bastar.
Preguntas frecuentes
Ambas cosas no son excluyentes. Para más información consulta esta página.
El láser es el único tratamiento para la hiperlaxitud vaginal.
Para más información, ponte en contacto con nosotros o consulta esta página.
Tanto si la incontinencia de orina se da de forma aislada como si acompaña a situaciones como la sequedad o hiperlaxitud vaginal, el láser de CO2 es el tratamiento más efectivo.
Para más información consulta esta página.
Si, el láser vaginal es un tratamiento eficaz en para el prolapso genital leve o moderado.
Para más información, ponte en contacto con nosotros o consulta esta página.
Tratamientos relacionados
Láser CO2 Ginecológico
El láser CO2 es el tratamiento que proporciona resultados más eficaces en ginecología regenerativa, funcional y estética.
Los beneficios y aplicaciones y son innumerables, por ejemplo: sequedad y/o atrofia vaginal, incontinencia urinaria, eliminación de verrugas genitales o tratamiento de infecciones vaginales de repetición.

Revisión ginecológica anual
Resulta imprescindible para conocer el estado de salud sexual, reproductiva y hormonal.
Se realizan unas pruebas básicas e imprescindibles como la exploración ginecológica y mamaria o la toma de muestras para diagnóstico, y otras en función de cada caso y circunstancia particular, como por ejemplo la etapa de la vida de la mujer.
Ven a Artemédica, nuestro centro de ginecología y obstetricia en Murcia
Infórmate y pide cita con el ginecólogo para una revisión, o servicios diagnósticos o terapéuticos relacionados.




